Es engañoso que ciertos medicamentos “producen” la enfermedad de Alzheimer
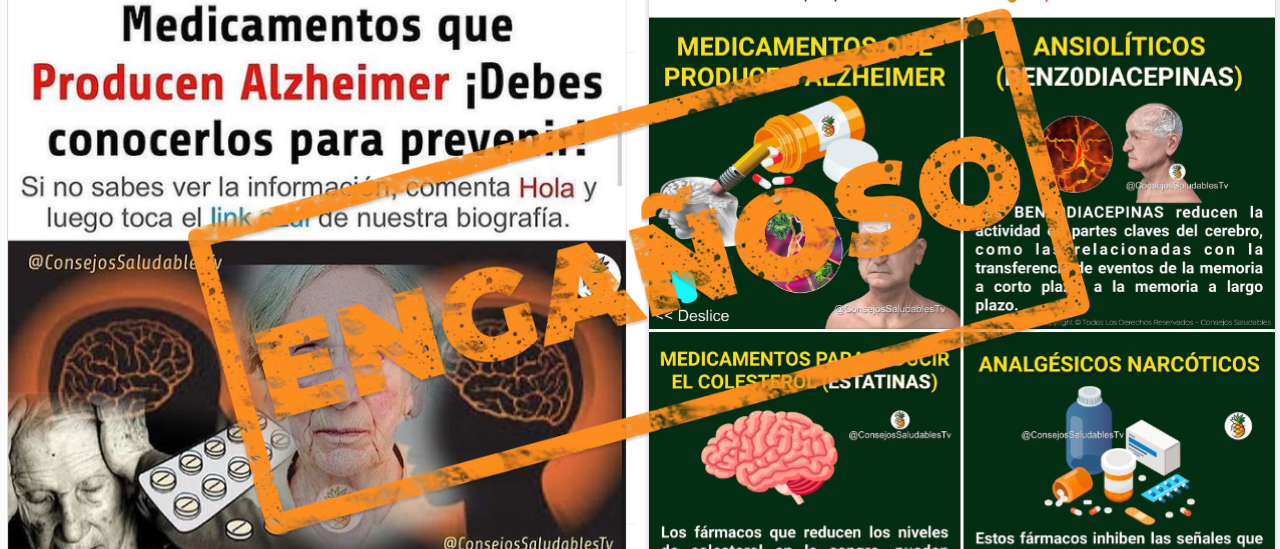
- Circulan en Facebook e Instagram posteos que aseguran que hay medicamentos como las benzodiacepinas, los analgésicos narcóticos y las estatinas que “producen” Alzheimer.
- Sin embargo, esto es engañoso. No existe ninguna evidencia de que estos fármacos sean la causa de la enfermedad, aunque algunos estudios señalan que su uso prolongado -en especial de las benzodiacepinas- podría aumentar el riesgo de padecerla.
- La pertinencia del uso de ciertos medicamentos siempre tiene que ser considerada bajo una óptica de riesgo-beneficio.
Circulan en Facebook e Instagram posteos que aseguran que hay medicamentos que “producen” la enfermedad de Alzheimer y es necesario evitar su consumo.
Los posteos, que fueron compartidos más de 11 mil veces, nombran a 3 tipos de fármacos en particular: las benzodiacepinas, que se utilizan para tratar el insomnio y la ansiedad; las estatinas, medicamentos utilizados para bajar el colesterol, y los analgésicos narcóticos u opiáceos.
Según las publicaciones, estos fármacos supuestamente “reducen la actividad de partes clave del cerebro” y “afectan la memoria y los procesos mentales”.
Sin embargo, esto es engañoso. No existe ninguna evidencia fehaciente de que estos 3 fármacos produzcan la enfermedad de Alzheimer, aunque algunos estudios señalan que su uso prolongado -en especial de las benzodiacepinas- podría aumentar el riesgo de padecer este tipo de demencia.
Hasta ahora no ha sido identificado un único factor como la causa de la enfermedad de Alzheimer. Los expertos aseguran que es probable que sean responsables una combinación de factores, incluyendo la edad (es más frecuente en personas mayores), la herencia genética, los factores ambientales, la dieta y la salud general.
“Es muy difícil decir que medicamentos ‘producen’ una enfermedad cuyos mecanismos de acción no son todavía tan claros”, señaló a Chequeado Pablo Richly, psiquiatra y director del Centro de Salud Cerebral, en Quilmes, Provincia de Buenos Aires. Mucho menos, postular una explicación unívoca para el supuesto efecto perjudicial.
Sin embargo, Richly no excluye la posibilidad de que algunos de ellos estén asociados o aumenten el riesgo de desarrollar esa demencia, y, en particular, señaló que los indicios son más “alarmantes” para las benzodiacepinas, lo que representa una razón adicional para restringir o evitar su uso en mayores de 65 año, como recomiendan sociedades médicas como la American Geriatrics Society de Estados Unidos pero por diversos otros motivos, como ciertas alteraciones cognitivas, dificultades para conducir o mayor riesgo de caídas.
Qué dicen los estudios… y qué no pueden decir
Un problema con las investigaciones epidemiológicas que buscan nexos entre consumo de medicamentos y ciertos desenlaces a largo plazo, como el desarrollo de una demencia, es que son observacionales: intentan relacionar en grandes grupos de personas la exposición a diferentes fármacos con la aparición o no de un evento de interés, como podría ser una enfermedad, pero sólo pueden establecer asociación y no causalidad.
Pueden determinar que existe una asociación entre la lluvia y el uso de paraguas, pero no pueden discriminar si el fenómeno meteorológico ocurre “porque” la gente sale a la calle con ese elemento protector o si el pronóstico o las condiciones del tiempo motivaron la conducta.
“Lamentablemente, los diseños de los estudios observacionales no pueden excluir muchos sesgos, como prescripción entre los grupos, duración de la exposición, adherencia al tratamiento o condiciones previas de salud”, todo lo cual dificulta la interpretación de los hallazgos, explicó a este medio Marilina Santero, una médica epidemióloga argentina que integra el Centro Cochrane Iberoamericano del Institut d’Investigació Biomèdica Sant Pau (IIB Sant Pau), en Barcelona, España, y está haciendo su doctorado en Metodología de la Investigación Biomédica y Salud Pública en la Universidad Autónoma de Barcelona (UAB).
Así, en el caso de la relación de las benzodiacepinas y el desarrollo de la enfermedad de Alzheimer y otras demencias, varios estudios muestran una asociación positiva, con un aumento del riesgo estimado que oscila entre sustancial y modesto (ver acá, acá, acá y acá).
Pero también hay (menos) estudios que no constataron ninguna relación y Carl Salzman, del Departamento de Psiquiatría de la Escuela de Medicina de Harvard, en Boston, Estados Unidos, incluso no descarta que el uso juicioso de estos fármacos en bajas dosis pueda mitigar el impacto del estrés en el cerebro envejecido, según sostuvo en un editorial publicado en 2020 en el American Journal of Psychiatry,
Otro factor que complica el análisis o puede llevar a confusión es que está bien comprobado que las benzodiacepinas afectan la memoria, pero no todos los problemas de memoria son atribuibles al Alzheimer y eso tampoco implica mayor atrofia cerebral en pacientes que ya desarrollaron esa enfermedad y agravan el cuadro por la medicación, apuntó Richly. “Las personas con Alzheimer son más susceptibles a los efectos adversos de algunos fármacos que la población sana”, dijo.
Tampoco está dicha la última palabra respecto de la asociación entre el consumo de estatinas y el Alzheimer, aunque, dado que se trata de medicamentos seguros y efectivos para reducir el riesgo cardiovascular, es muy probable que los beneficios superen los eventuales riesgos.
Un estudio publicado en 2019 analizó los datos de 18.446 personas de 65 años o más que habían participado en un gran ensayo clínico de aspirina y, durante un seguimiento de cinco años, no se verificó que aquellos que tomaban estatinas tuvieran mayor riesgo de demencia u otros déficits cognitivos.
Sin embargo, “todavía no hay una conclusión clara sobre si ayudan a prevenir la demencia o la enfermedad de Alzheimer, si tienen efectos neutrales o si aumentan el riesgo”, aunque nadie debería dejar de tomarlas por ese temor si el médico las indicó, señaló JoAnn Mason, jefa de medicina preventiva del Brigham and Women’s Hospital, en Boston, Estados Unidos, según el Harvard Health Publishing.
Con respecto a los analgésicos narcóticos u opiáceos, también subsiste la incertidumbre, aunque otros riesgos asociados a su uso prolongado (como el potencial de adicción) dejan esta preocupación en segundo plano. Un estudio de 2015, por ejemplo, evaluó a casi 3.500 participantes mayores de 65 años y comprobó un riesgo de demencia “ligeramente mayor” entre quienes habían recibido mayores dosis de esos fármacos prescritos para el dolor crónico.
¿Qué hacer entonces?
La pertinencia de los medicamentos en distintos contextos clínicos siempre tiene que ser considerada bajo una óptica de riesgo-beneficio. Y la ciencia, simplemente, a menudo no tiene elementos suficientes para dar una respuesta concluyente sobre eventuales riesgos a largo plazo.
En el caso de la enfermedad de Alzheimer, el problema es aún más desafiante porque los científicos todavía no conocen qué la causa en la mayoría de los pacientes, siendo posible que actúen a lo largo de décadas factores genéticos, ambientales y del estilo de vida, tal como describe el sitio web del Instituto Nacional del Envejecimiento de Estados Unidos.
Bajo esa perspectiva, abandonar algunos de los medicamentos “sospechados” puede ser ventajoso en algunos aspectos que no necesariamente se relacionan con el Alzheimer, como podría ser el caso de las benzodiacepinas en adultos mayores, pero en otras circunstancias podrían aumentar el riesgo de otras enfermedades, como ataques cerebrales e infartos, cuando se trata de las estatinas en prevención primaria o secundaria.
Para la epidemióloga Santero, sería importante avanzar en estudios que esclarezcan la eventual relación de causalidad. “Nuestros pacientes esperan transparencia. ¿Cuántos elegirían una opción de tratamiento que podría duplicar su riesgo de desarrollar Alzheimer? Creo que la respuesta es pensar en la toma de decisiones compartida, la cual exige una explicación de los posibles riesgos y beneficios de las opciones de tratamiento”, expresó.
Santero añadió que el interrogante sobre la asociación de medicamentos y el Alzheimer deja expuesto uno de los problemas clave de la investigación en salud actual. “Los ensayos clínicos de fármacos están diseñados predominantemente para demostrar la eficacia del fármaco, en lugar de la seguridad, mucho menos a largo plazo. Con lo cual, creo que se necesitan más discusiones honestas, basadas en la mejor evidencia disponible y más actual, para permitir que las personas decidan si los beneficios de usar medicamentos superan los riesgos potenciales según sus propios objetivos personales”, concluyó.
Fecha de publicación original: 05/10/2022
Comentarios
Valoramos mucho la opinión de nuestra comunidad de lectores y siempre estamos a favor del debate y del intercambio. Por eso es importante para nosotros generar un espacio de respeto y cuidado, por lo que por favor tené en cuenta que no publicaremos comentarios con insultos, agresiones o mensajes de odio, desinformaciones que pudieran resultar peligrosas para otros, información personal, o promoción o venta de productos.
Muchas gracias